Aktuality
Fremanezumab v klinickej praxi

V polovici apríla tohto roku sa v Orea Congress Hoteli Brno konalo XIII. sympózium o liečbe bolesti s medzinárodnou účasťou. V rámci satelitného sympózia spoločnosti Teva diskutovali o praktických aspektoch liečby fremanezumabom u pacientov trpiacich na migrénu MUDr. Jolana Marková z pražskej Fakultnej Thomayerovej nemocnice a MUDr. Rudolf Kotas z Fakultnej nemocnice v Plzni.
Štúdia PEARL – fremanezumab v reálnej praxi
Štúdii PEARL a jej významu pre terapiu migrény venovala svoju prednášku MUDr. Jolana Marková, FEAN, z Neurologickej kliniky 3. LF UK a Fakultnej Thomayerovej nemocnice v Prahe. Predchádzajúce klinické štúdie fázy III potvrdili, že monoklonálne protilátky proti CGRP (calcitonin gene‑related peptide) sú účinné u pacientov s chronickou aj epizodickou migrénou. Fremanezumab preukázal signifikantné pozitívne zmeny prakticky vo všetkých sledovaných parametroch redukcie počtu dní s migrénou v mesiaci (monthly migraine days, MMD), zmiernenia ochorenia podľa skóre disability a vplyvu bolesti hlavy (Migrai‑ ne Disability Assessment, MIDAS; Headache Impact Test, HIT‑6) a zmiernenia v skóre depresie. Liečba je účinná aj u pacientov, u ktorých zlyhalo niekoľko predchádzajúcich terapií, a u pacientov s bolesťou hlavy z nadmerného užívania medikácie (medication overuse headache, MOH) a s psychiatrickými komorbiditami. Prednášajúca ďalej vysvetlila, že štúdia PEARL môže odpovedať na ďalšie otázky, ktoré si v súvislosti s biologickou liečbou migrény kladú neurológovia:
- Aký je optimálny čas liečby u responderov?
- Switch u non‑responderov – možnosti zmeny pri neúčinnosti liečby?
- Kombinovaná terapia u pacientov s rezistentnou migrénou – ako dlho ponechávať predchádzajúcu profylaktickú medikáciu po zahájení anti‑CGRP liečby?
Po skončení štúdie bude tiež ľahšie odpovedať na zásadné otázky: Kto je skutočným responderom na liečbu – len pacient s redukciou počtu MMD, alebo aj pacient s kratšími a slabšími atakmi a zníženým používaním akútnej medikácie? Aký je optimálny čas liečby u responderov? Aký je vývoj migrény v gravidite po prerušení liečby anti‑CGRP? Sú dáta z klinických štúdií rovnaké ako dáta z reálnej praxe?
Observačné neintervenčné sledovanie pacientov liečených fremanezumabom sa uskutočnilo už napr. v Nemecku, Rakúsku, Taliansku alebo Spojených štátoch amerických [1,2].
Prerušenie liečby anti‑CGRP monoklonálnymi protilátkami je spojené so zvýšením frekvencie atakov migrény. V nemeckej štúdii s erenumabom, fremanezumabom a galkanezumabom sa stav pacientov po prerušení podávania študijnej medikácie zhoršil. Po troch mesiacoch od ukončenia liečby sa väčšina pacientov dostala do takmer pôvodného stavu, v akom boli pred zahájením terapie anti‑CGRP monoklonálnymi protilátkami [3].
Podľa dát z prospektívnej observačnej neintervenčnej štúdie FINESSE môže switch na inú anti‑CGRP monoklonálnu protilátku po zlyhaní odpovede na prvú protilátku zlepšiť stav pacienta. Ukázalo sa, že 32 % pacientov, u ktorých bol dokázaný nedostatočný efekt na prvú protilátku, malo prospech z liečby po nasadení druhej protilátky [1].
Priebežné analýzy štúdie PEARL
Paneurópska prospektívna 24mesačná observačná štúdia PEARL zahrnula pacientov z 90 centier v 11 európskych krajinách s terapiou fremanezumabom, zahájenou podľa úhradových pravidiel tej-ktorej krajiny. Pravidlá pre zahájenie a priebeh liečby sú v jednotlivých štátoch rôzne – napr. v Taliansku sú podmienkou pre nasadenie medikácie 8 MMD a tri profylaxie, ktoré zlyhali, v Českej republike 4 MMD a dve profylaxie, ktoré zlyhali, v Nemecku nie je liečba viazaná na centrá a terapiu môžu zahajovať všetci neurológovia, na Slovensku je nutný súhlas revízneho lekára. Súbor pacientov nie je z tohto dôvodu jednotný. Aktuálne je možné hodnotiť dáta po jednom roku priebehu štúdie. Približne štvrtina zaradených pacientov trpela na epizodickú migrénu, ostatní pacienti na chronickú migrénu. V súbore bolo takmer 89 % žien, priemerný vek pacientov predstavoval necelých 45 rokov, priemerný čas od stanovenia diagnózy po zahájenie liečby bol 25,5 (smerodajná odchýlka 13,5) roka. Medzi časté komorbidity pacientov patrili depresia, hypertenzia a sezónna alergia. Z predchádzajúcej profylaktickej liečby boli zastúpené antiepileptiká (60,7 %), betablokátory (58,9 %), tricyklické antidepresíva (44,2 %), botulotoxín A (38,3 %), blokátory receptorov pre angiotenzín II (26,0 %), blokátory kalciových kanálov (22,4 %) a iná anti‑CGRP liečba (10,5 %) [4].
V prvej priebežnej analýze štúdie PEARL boli hodnotené výsledky po šiestich mesiacoch liečby. Celkovo 54,7 % všetkých pacientov dosiahlo viac ako 50% redukcie počtu MMD. Medzi všetkými pacientmi došlo ku zníženiu počtu MMD od počiatočnej hodnoty o 8 dní. Zlepšenie bolo zaznamenané rovnako v skóre MIDAS (celkovo 55,8 %) a v skóre HIT‑6 (celkovo 56,1 %). Pri liečbe fremanezumabom bol doložený pokles potreby akútnej medikácie – v šiestom mesiaci terapie ju pacienti použili v priemere o 6,5 dňa menej (graf 1) [4]. Výsledky liečby po šiestich mesiacoch boli zaznamenávané postupne podľa toho, ako boli zaraďované jednotlivé krajiny. Môžeme zhrnúť, že fremanezumab zabezpečuje klinicky významnú redukciu počtu MMD v období šiestich mesiacov, jeho účinok je trvalý a s ďalšími mesiacmi liečby sa stav pacientov zlepšuje.

Aj v rámci 12mesačného sledovania preukázal fremanezumab trvalú redukciu počtu MMD a dní s akútnou medikáciou. Priemerná zmena v počte MMD a v počte dní s akútnou medikáciou bola hodnotená na počiatku sledovania, v 1., 3., 6., 9. a 12. mesiaci podľa typu migrény (graf 2A, B) [5]. „Pacienti užívali akútnu medikáciu menej, ako bol počet MMD, to znamená, že migrény boli miernejšie,“ poznamenala primárka Marková.
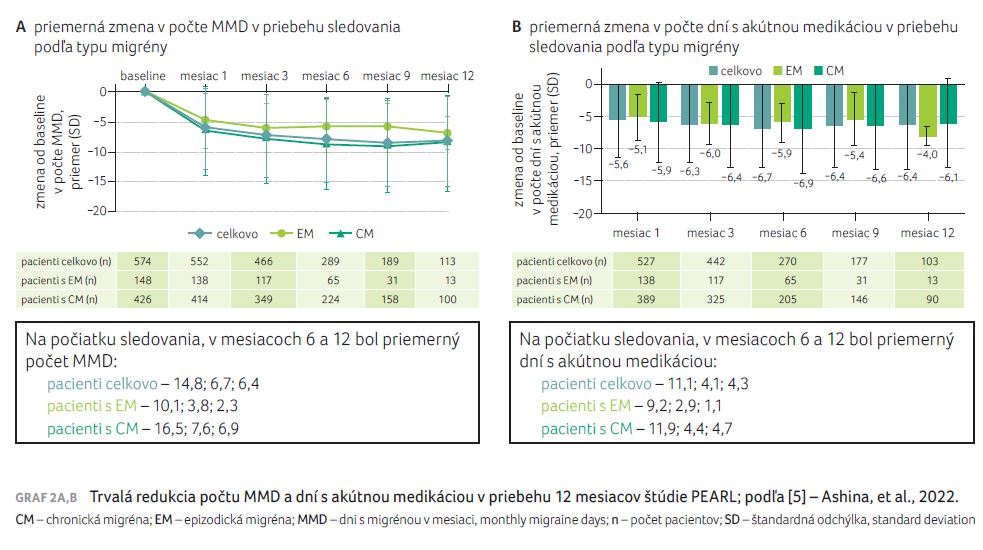
Na základe výsledkov prvej priebežnej analýzy štúdie PEARL po polroku a druhej priebežnej analýzy po roku bolo zaznamenané pokračujúce zlepšenie sledovaných parametrov [4,5]:
- 50% zníženie počtu MMD bolo po polroku 54,7 %, po roku 56 %;
- zníženie počtu MMD z –8 dní po polroku na –8,3 dňa po roku sledovania;
- zníženie počtu dní s akútnou liečbou z –6,5 dňa po polroku na –6,7 dňa po roku sledovania. Pacienti zaradení do štúdie vyplňujú pri každej návšteve podrobný diár, v ktorom evidujú dni s migrénou, ataky skórujú v rámci domáceho sledovania (čas trvania, intenzita bolesti, ktoré lieky užili). Lekári teda majú k dispozícii podrobnú analýzu každého ataku. Podľa výsledkov druhej interim analýzy intenzita bolesti hlavy po ataku tiež poklesla od baseline u všetkých pacientov (s chronickou aj epizodickou migrénou) – na 11bodovej škále NRS (Numeric Rating Scale) bola zistená hodnota 6,0 na počiatku sledovania, 4,7 v šiestom mesiaci a 4,9 v 12. mesiaci [5].
Pokiaľ ide o bezpečnosť liečby fremanezumabom, jeden alebo viac nežiaducich účinkov sa vyskytlo u 25 % pacientov, jeden alebo viac nežiaducich účinkov spojených s medikáciou bolo zaznamenaných u 17,7 % chorých. Najčastejšie udávanými nežiaducimi účinkami u najmenej 3 % pacientov boli erytém v mieste vpichu (5,4 %) a svrbenie v mieste vpichu (3,3 %). Len jeden pacient mal závažný nežiaduci prejav súvisiaci s podaním lieku (dysfónia), v 2,2 % prípadoch pacienti prerušili liečbu kvôli nežiaducim účinkom [5].
Zhrnutie
Pre primárny cieľ účinnosti viac ako polovica pacientov dosiahla ≥ 50% redukciu v počte MMD počas šiestich mesiacov od zahájenia liečby fremanezumabom. Pri liečbe bola preukázaná kontinuálna redukcia v počte MMD, zmiernenie ochorenia podľa skóre disability a vplyvu bolesti hlavy (MIDAS, HIT‑6) a intenzity bolesti pri ataku. Liečba fremanezumabom je veľmi dobre tolerovaná. Najčastejšie uvádzaným nežiaducim účinkom boli miestne kožné reakcie v mieste vpichu, len u jedného pacienta sa vyskytla závažná nežiaduca príhoda.
Do druhej priebežnej analýzy po roku sledovania bolo zahrnutých viac študijných miest a pacientov. Dáta boli v súlade s výsledkami prvej priebežnej analýzy, čo podporilo dôkaz účinnosti a bezpečnosti fremanezumabu v preventívnej liečbe migrény.
Naše skúsenosti s liečbou fremanezumabom u pacientov s migrénou
Ďalší prednášajúci MUDr. Rudolf Kotas, Ph.D., prezentoval za kolektív Neurologickej kliniky LF UK a FN Plzeň (MUDr. Jolana Mračková, Ph.D.; MUDr. Ondřej Slach) efektívnu liečbu fremanezumabom na prípade dvoch pacientiek.
Centrum pre diagnostiku a liečbu bolestí hlavy na plzenskej Neurologickej klinike má viac ako 35ročnú históriu. Po nástupe triptánov znamenali ďalší skutočný kvalitatívny obrat v starostlivosti o chorých s migrénou až anti‑CGRP monoklonálne protilátky. „Naše centrum má spádovú oblasť okolo 590 000 obyvateľov a je doteraz jediným centrom pre celú Plzeň a Plzenský kraj,“ uviedol doktor Kotas.
Celkový počet pacientov, liečených anti‑CGRP monoklonálnymi protilátkami na uvedenom pracovisku je 152, z toho 60 osôb je liečených fremanezumabom, 71 osôb erenumabom a 21 osôb galkanezumabom. Fremanezumab bol efektívny u 52 (87 %) pacientov, u ôsmich bola liečba prerušená pre nedostatočnú účinnosť a žiadny pacient neukončil liečbu kvôli nežiaducim účinkom. Erenumab bol účinný u 62 (87 %) pacientov, u deviatich bola liečba prerušená pre nedostatočnú účinnosť, u jednej pacientky bol účinný, avšak liečba bola ukončená z dôvodu nežiaducich účinkov (zápcha, pruritus a erytém na hrudníku a predlaktí). Galkanezumab bol efektívny u všetkých pacientov, u jednej pacientky však liečba napriek účinnosti musela byť prerušená pre výraznú lokálnu reakciu. Switch z dôvodu neúčinnosti bol vykonaný u štyroch pacientov: v dvoch prípadoch z erenumabu na fremanezumab (s efektom) a v dvoch prípadoch z fremanezumabu na erenumab (rovnako s efektom). Switch z dôvodu nežiaducich účinkov (tzv. swap) bol vykonaný raz z erenumabu na fremanezumab a raz z galkanezumabu na fremanezumab – v oboch prípadoch s efektom bez nežiaducich reakcií.
Kazuistika 1
Pacientka vo veku 44 rokov so sklonom k arteriálnej hypotenzii je v starostlivosti nášho centra pre migrénu bez aury od roku 2012. V priebehu rokov došlo k postupnému nárastu frekvencie atakov, od roku 2019 mala pacientka záchvaty približne štyrikrát za mesiac, každý trval 3–4 dni. Pred zahájením biologickej liečby bola priemerná frekvencia 15 MMD – teda na rozhraní frekventnej epizodickej a chronickej migrény, skóre HIT‑6 bolo 68 bodov. Bolesťami hlavy trpela žena od detstva, majú podobu hemikranie so striedaním strán, sú pulzujúce, silnej intenzity, sprevádzané foto a fonofóbiou a intoleranciou zápachov. Vzácne sa u pacientky vyskytuje zraková aura. Záchvaty provokujú stres a únava.
Z akútnej medikácie užívala žena paracetamol, ibuprofen a kombináciu metamizolu a pitofenonu, lieky ale postupne prestali účinkovať, rovnako sumatriptán a eletriptan boli postupne bez efektu. Určitý efekt zaznamenala pacientka len u indometacínového čapíka. Z profylaktickej medikácie užívala natrium valproát s riadeným uvoľňovaním v dávke 2× 500 mg v období 1–4/2019, avšak bez efektu. Pri liečbe topiramátom v období 10–11/2019 pociťovala pacientka už pri dávke 1× 25 mg spomalené psychomotorické tempo, nesústredenosť a poruchy pamäti, bola preto ukončená. Z dôvodu neúčinnosti bolo prerušené aj podávanie cinarizínu v dávke 2× 50 mg v období 4–8/2019 a amitriptylínu v dávke 25 mg v období 2–7/2020 (vyššia dávka nebola tolerovaná). Betablokátor nemohol byť v tomto prípade použitý z dôvodu pacientkinho sklonu k hypotenzii. Po dobu jedného roka užívala žena len symptomatickú akútnu liečbu a jej stav bol neuspokojivý.
V decembri 2021 bola u pacientky zahájená liečba fremanezumabom v dávke 225 mg s.c. 1× mesačne: po 1.–3. aplikácii zaznamenala žena 11–7–6 MMD; po 4.–6. aplikácii 4–4–4 MMD; po 7.–9. aplikácii 2–1–2 MMD; po 10.–12. aplikácii 0–0–0 MMD; skóre HIT‑6 bolo 36 bodov. Po ďalších aplikáciách je žena celkom bez záchvatov, efektom liečby je nadšená a došlo k významnej zmene kvality jej života.
Kazuistika 2
Pacientka vo veku 30 rokov trpí na záchvaty migrény od dospievania, postupne sa u nej zhoršovali frekvencie atakov. Ide o ľavostranné hemikranie s ostrou pulzujúcou bolesťou veľmi silnej intenzity, subjektívne pacientka uvádza niektoré záchvaty s intenzitou na škále VAS (Visual Analogue Scale) až s hodnotou 10/10, občas sú spojené s kolapsom, často ich sprevádza zvracanie. Niekedy sa u pacientky vyskytuje zraková aura. Zhoršenie nastalo v marci 2021, kedy mala žena viac ako 10 MMD; pred zahájením biologickej liečby mala priemerne 12,3 MMD, skóre HIT‑6 bolo 66 bodov.
Z akútnej medikácie užívala pacientka nimesulid, občas indometacín alebo ibuprofen, sumatriptán a eletriptan netolerovala z dôvodu výrazného potenia a nauzey. Z profylaktickej medikácie žena užívala topiramát od novembra 2014 v postupne stúpajúcej dávke až do 100 mg podávaných 2×denne do decembra 2021, avšak bez dostatočného efektu. Pregabalín v období 3–9/2018 v dávke 2× 75 mg bol bez efektu, navyše sprevádzaný zmenami nálad. Bisoprolol v období 9/2018– 6/2019 v dávke len 5 mg (dávka 10 mg musela byť redukovaná pre bradykardiu) bol rovnako bez efektu. Amitriptylín v období 6–12/2021 s užívaním 25 mg večer zlepšil pacientke spánok, ale zmiernenie migrény nepriniesol.
V decembri 2021 bola u pacientky zahájená liečba fremanezumabom v dávke 225 mg s.c. 1× mesačne: po 1.–3. aplikácii mala žena 2–0–2 MMD; po 4.–6. aplikácii 0–0–0 MMD; skóre HIT‑6 bolo 36 bodov; od 7. aplikácie až doposiaľ je celkom bez záchvatov migrény. S efektom liečby je veľmi spokojná, opäť sa celkom zmenila kvalita pacientkinho života.
Záver
Fremanezumab vykazuje účinnosť u veľmi vysokého podielu farmakorezistentných pacientov, u ktorých zlyhala klasická profylaktická liečba. Predstavuje v našej klinickej praxi veľmi významný prostriedok v boji proti frekventnej epizodickej a chronickej migréne, vrátane pacientov s MOH. U fremanezumabu si ceníme to, že sme sa zatiaľ nestretli so závažnými nežiaducimi účinkami a vyskytuje sa len minimum miernych nežiaducich reakcií. Za sľubné považujeme zistenie, že u niekoľkých našich pacientov, u ktorých bol vykonaný switch pre neúčinnosť jednej monoklonálnej protilátky, bola zámena za inú protilátku úspešná. Výhodou fremanezumabu je rovnako možnosť mesačnej alebo kvartálnej aplikácie. Fremanezumab významnou mierou zlepšil kvalitu života našich pacientov.
Redakčne spracovala Nikola Homolová Richtrová
Zdroj: Remedia, ročník 33 | číslo 3/2023

